Osteopatia e polmonite: una lunga storia…
Osteopatia e polmonite: una lunga storia…

Introduzione
Quando si parla di polmonite, il pensiero corre immediatamente alla terapia antibiotica innegabilmente il trionfo più significativo della medicina moderna contro questa malattia infettiva. Tuttavia è da considerare che l’obiettivo non è solo sconfiggere il patogeno, ma bisogna affrontare le sue conseguenze a lungo termine tra cui – in alcuni casi – ve ne possono essere di complesse come la rigidità polmonare, la fibrosi, il danno pleurico e le disfunzioni respiratorie persistenti che caratterizzano, per esempio, anche il Long-COVID.
Per queste condizioni può essere utile affiancare alla farmacologia un approccio integrato. La medicina osteopatica, già impiegata all’epoca dell’Influenza “Spagnola” del 1918, è stata storicamente associata a tassi di mortalità inferiori nei resoconti dell’epoca (Baroni, 2013; Cerritelli, 2015) e vi riusciva riattivando la meccanica respiratoria, ottimizzando l’escursione diaframmatica e favorendo il drenaggio linfatico. Focalizzandoci su uno degli studi più rilevanti, il trial MOPSE (Multicenter Osteopathic Pneumonia Study in the Elderly) – studio multicentrico randomizzato su 387 pazienti (Noll, 2010) – nelle analisi per protocollo e in alcuni sottogruppi, si sono osservati segnali di beneficio aggiuntivo quali riduzione della durata della degenza, dei giorni di antibiotico EV e dell’endpoint combinato insufficienza respiratoria/ventilazione o morte rispetto alla sola cura convenzionale.
L’Intervento Osteopatico: obiettivi fisiologici e clinici
L’intervento osteopatico nel paziente con polmonite persegue obiettivi distinti e sequenziali in base alla fase clinica, che si tratti di un paziente in acuto ospedalizzato, di una fase post-acuta (come dopo l’estubazione), o di una gestione cronica con episodi di polmonite pregressa emersa dall’anamnesi.
In tutte queste condizioni, a prescindere dall’agente eziologico, la polmonite si manifesta come una patologia restrittiva della biomeccanica polmonare che limita la ventilazione. L’obiettivo primario dell’osteopatia è dunque quello di ridurre il sovraccarico respiratorio e il dispendio energetico del paziente, permettendo all’organismo di concentrare le risorse sulla guarigione.
Considerando nello specifico la gestione del paziente ospedalizzato o in fase post-acuta, l’OMT per raggiungere tale obiettivo primario nonché altri risultati agisce su tre pilastri interconnessi:

- Ripristino della Meccanica Ventilatoria: si analizzano tutte le articolazioni costo-sternali, costo- vertebrali, tripodi e traslazioni vertebrali, le inserzioni diaframmatiche e le restrizioni connettivali per verificare il livello della rigidità toracica e come trattarla.
- Focus Pleurico e Scissurale: l’analisi osteopatica del polmone include la valutazione della pleura e delle sue scissure il cui corretto scorrimento è essenziale per la dinamica respiratoria. Ad esempio, si valuta la regione della scissura interlobare sinistra (spesso proiettata tra K5-K6), la scissura destra orizzontale (tra K4 e K5) e quella obliqua destra (tra K5 e K6).
- Ruolo delle Fasce: le fasce target includono la fascia clavi-coraco-ascellare (le cui tensioni possono influenzare indirettamente la mobilità della cupola pleurica), la fascia cervicale profonda (la porzione pre-vertebrale si inserisce sulla pleura e partecipa alla sua sospensione) la fascia cervicale media (collega le strutture viscerali del collo al torace) e l’apparato sospensore cervico-pleurico (dalle ultime cervicali fino a K2)
- Tecniche come il Rib Raising sono utili per ripristinare l’escursione costale e ridurre l’ipertono muscolare paravertebrale e intercostale. Questo approccio meccanico si traduce in un aumento della compliance toracica, una minor tensione a carico dei muscoli accessori della respirazione e una maggior l’efficienza dello scambio gassoso, una migliore escursione diaframmatica che è fondamentale per il drenaggio linfatico dal polmone (Yao, 2014; Kopylov, 2024).
- Drenaggio Linfatico e Modulazione Immunitaria: la stasi linfatica e venosa tipica della fase acuta ritarda la rimozione dell’essudato infiammatorio e delle scorie metaboliche, prolungando il processo di guarigione. Le Lymphatic Pump Techniques (LPT), impiegate per stimolare il flusso linfatico, possono contribuire a sostenere la microcircolazione compromessa da infiammazione e danno endoteliale. A livello molecolare, in volontari sani, le LPT sono state associate a un rilascio precoce di chemochine e fattori pro-infiammatori (es. IL-8, MCP-1, MIP-1αe aumento del G-CSF) e alla mobilizzazione di una sottopopolazione di cellule dendritiche nel sangue (Walkowski, 2014). In linea teorica, una migliore clearance dei fluidi e dei detriti potrebbe facilitare la rimozione di mediatori infiammatori e metaboliti batterici, sostenendo l’azione della terapia antibiotica. Inoltre, considerata l’evidenza che il microbiota polmonare modula la risposta immunitaria e che la sua disbiosi può influenzare la gravità della malattia (Marsland & Gollwitzer,2014; Faner., 2017), l’ottimizzazione del drenaggio potrebbe contribuire indirettamente a ripristinare un ambiente locale più favorevole all’omeostasi.
- Modulazione Neurovegetativa: l’iperattivazione simpatica, mediata da riflessi viscero-somatici a livello dei segmenti toracici T1-T5, può manifestarsi con disfunzioni somatiche, ipertonicità paraspinale e tender point. Per modulare tale ipertono, la tecnica di rib raising- una manipolazione ritmica in prossimità delle articolazioni costo-vertebrali e costo-traversarie – può favorire una riduzione del tono simpatico segmentario. In uno studio pilota su soggetti sani è stata osservata, subito dopo l’applicazione, una diminuzione dell’alfa-amilasi salivare (Henderson, 2010). L’associazione del CV4 (Compression of the Fourth Ventricle) al rib raising potrebbe contribuire a un riequilibrio autonomico più generale (Arienti, 2020).
Inoltre è importante testare e trattare tutte le strutture che possono influenzare indirettamente il ganglio stellato e cioè:
- C7-T1-T2 e prima articolazione costo-vertebrale
- prima e seconda costa (K1-K2)
- stretto toracico superiore, tra cui lo iato interscalenico dove passano l’arteria succlavia e il plesso brachiale con cui il ganglio ha rapporti stretti e il muscolo lungo del collo, fascia prevertebrale che lo avvolge
- fascia di Sibson (cfr. foto seguente), un ispessimento della fascia endotoracica attaccata al bordo interno della prima costa per tutta la sua lunghezza che si fonde poi con la pleura parietale e che separa la cupola pleurica dal ganglio e dall’arteria, vena succlavia e plesso brachiale.
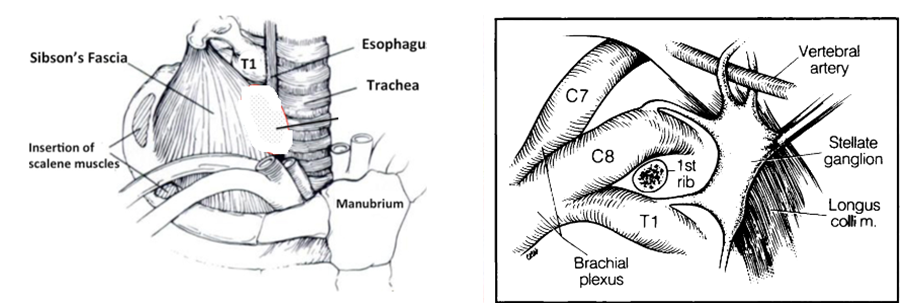

Il lavoro sui 3 pillar indicati permette di approcciare il paziente a 360 gradi e agendo sinergicamente sulla struttura, funzione, innervazione e vascolarizzazione si crea un ambiente fisiologico ottimale che supporta le terapie convenzionali.
In caso di pazienti post terapia intensiva, cronici, con fragilità e/o in associazione a patologia respiratoria di base (come BPCO, asma, o enfisema), in fase di convalescenza e recupero funzionale, l’OMT oltre ad agire sui pillar sopraccitati e sul riequilibrio sistemico, si integra in un piano di riabilitazione respiratoria più ampio, volto a ottimizzare la funzione respiratoria compromessa dalle sequele iatrogene e disfunzioni somatiche acquisite:
- Disfunzione Diaframmatica: la ventilazione meccanica invasiva, se prolungata, può indurre atrofia e disfunzione del diaframma (VIDD, Ventilator-Induced Diaphragmatic Dysfunction). L’OMT agisce con tecniche specifiche mirate al ripristino del bilanciamento neuromuscolare e al raggiungimento del “Doming the Diaphragm” (escursione a cupola ottimale), fondamentale per l’efficacia meccanica residua. A tal fine, si eseguono release miofasciali diretti e indiretti sulla giunzione costo-diaframmatica e sui pilastri lombari (Luo et al., 2023). Inoltre le mobilizzazioni toraciche sui capi costali e sullo sterno sono essenziali per ottimizzare i movimenti a braccio di pompa e manico di secchio, migliorando l’espansione e riducendo il lavoro respiratorio (Yao et al., 2014). Si integrano queste manovre con l’applicazione di tecniche MET (Muscle Energy Techniques) e HVLA (High Velocity Low Amplitude) per normalizzazione delle disfunzioni somatiche vertebrali e ottimizzare l’innervazione e la funzionalità diaframmatica.
- Fibrosi e rigidità toracica: anche dopo la risoluzione dell’infezione, la persistenza di infiammazione e la fase fibrotica possono portare a rimodellamento polmonare e rigidità del parenchima, limitando l’escursione toracica e la compliance polmonare. Oltre alle tecniche riabilitative volte a potenziare la muscolatura respiratoria e a migliorare la clearance delle secrezioni (per esempio Flutter, Acapella e Pet Bottle) si applicano tecniche di svolgimento fasciale profondo per trattare le tensioni longitudinali pleuriche o sul domo pleurico. e Tecniche di Bilanciamento Legamentoso (BLT) di Tecniche TGO sulla gabbia toracica e sulla colonna vertebrale aumentano la mobilità articolare residua, facilitando l’espansione polmonare e riducendo lo sforzo respiratorio.
- Alterazioni della modulazione neurovegetativa: si possono riscontrare, anche dopo la risoluzione dell’infezione, delle disfunzioni somatiche da T1 a T5 a causa del perpetuare del tono simpatico (Noll, 2016). Ciò può contribuire a fenomeni come la broncocostrizione residua e l’aumento della produzione di muco. In tal caso l’osteopatia, oltre ad intervenire su tali aree vertebrali con tecniche MET o HVLA e di Rib Raising come indicato precedentemente, cercherà di favorire il più possibile l’attività parasimpatica, cruciale per la guarigione e la broncodilatazione, testando e trattando le aree somatiche in relazione con il vago (per esempio C0-C1-C2, muscoli SCOM) e successivamente se lo si ritiene opportuno si potrà approcciare il paziente su un piano fluidico.
- Miopatia (ICU-Acquired Weakness): per il trattamento della debolezza post terapia intensiva, l’osteopatia interverrà soprattutto sul riequilibrio circolatorio, supportando il recupero della funzionalità epatica e renale, spesso compromessa. A tale scopo potranno essere utilizzate tecniche viscerali di drenaggio emuntoriale e di riequilibrio fasciale oltre al riequilibrio energetico dell’organo mediante trattamento di alcuni agopunti specifici.
“Focus” su polmonite nel bambino: OMT come supporto e prevenzione
Nei bambini, a livello neurofisiologico, i muscoli respiratori, soprattutto il diaframma, non sono ancora completamente maturi: conservano un’innervazione polineurale e una gestione inefficace degli ioni calcio dovuta a un reticolo sarcoplasmatico immaturo (Sieck & Fournier, 1989), e hanno una percentuale significativamente inferiore di fibre muscolari di tipo I, resistenti alla fatica, rispetto agli adulti (Gaultier C., 1995). Questa duplice immaturità rende i muscoli più vulnerabili all’affaticamento quando l’infezione li costringe a lavorare troppo velocemente, fenomeno noto come stimolazione ad alta frequenza.
L’approccio osteopatico, quindi, mira a:
- Sostenere l’Immunologia e il Drenaggio: con tecniche fluidiche, indirette, craniali, di BLT si aiuta a gestire la congestione e l’infiammazione facilitando il drenaggio linfatico. Si supporta in particolare il Tessuto Linfoide Bronchiale Associato -TLBA- (Tscherning & Pabst, 2000), una colonia di cellule immunitarie (simili alle placche di Peyer) presente lungo le vie aeree dei bambini, fondamentale per le risposte immunitarie locali rapide. Poiché la sua funzione dipende da un buon flusso dei fluidi e non è efficace come gli organi linfoidi maturi, se il drenaggio è compromesso, il TLBA può congestionarsi e lavorare male, limitando la difesa.
- Migliorare la Meccanica Respiratoria: ottimizzando il movimento del diaframma e della gabbia toracica si riduce l’inefficienza respiratoria e lo sforzo richiesto al muscolo immaturo.
L’uso dell’OMT nei bambini infine ha anche una profonda valenza preventiva per evitare che eventuali restrizioni meccaniche e tissutali causate dalla polmonite diventino croniche. Se non risolte, queste disfunzioni possono alterare la dinamica respiratoria a lungo termine e causare, durante la crescita, atteggiamenti posturali compensatori che, se non analizzati attraverso la lente osteopatica, rischiano di essere “liquidati” come semplici “problemi posturali” senza causa apparente, mascherando invece le conseguenze strutturali di un precedente e significativo stress respiratorio.
Laura Schiavone D.O.
Bibliografia
Arienti, C., Farinola, F., Ratti, S., Daccò, S., & Fasulo, L. (2020). Variations of HRV and skin conductance reveal the influence of CV4 and Rib Raising techniques on autonomic balance: A randomized controlled clinical trial. Journal of Bodywork and Movement Therapies, 24(4), 395–401. https://doi.org/10.1016/j.jbmt.2020.07.002
Baroni, F., Mancini, D., Tuscano, S. C., Scarlata, S., Lunghi, C., Cerritelli, F., & Haxton, J. (2021). Osteopathic manipulative treatment and the Spanish flu: A historical literature review. International Journal of Osteopathic Medicine, 39, 34–40.
Cerritelli, F., Baroni, F., Haxton, J., Tuscano, S. C., Lunghi, C., & Scarlata, S. (2022). The osteopathic approach during the 1918 influenza pandemic, featuring newly analyzed case reports. Journal of the American Osteopathic Association, 122(3), 149–160.
Faner, R., et al. (2017). The microbiome in respiratory medicine: Current challenges and future directions. The Lancet Respiratory Medicine, 5(2), 164–173.
Gaultier, C. (1995). Respiratory muscle function in infants. European Respiratory Journal, 8(1), 150–153.
Henderson, J., Fisher, J. F., & Blair, J. (2010). Effects of rib raising on the autonomic nervous system: A pilot study using noninvasive biomarkers. Journal of the American Osteopathic Association, 110(6), 324–330
Hogan, Q., & Erickson, S. (1992). MR imaging of the stellate ganglion: normal appearance.. AJR. American journal of roentgenology, 158 3, 655-9.
Kopylov, Y., et al. (2024). Effect of manual osteopathic techniques on the autonomic nervous system, respiratory system function and head-cervical-shoulder complex—A systematic review. Frontiers in Medicine, 11.
Loe, B. C., et al. (2017). The immediate effect of compression of the fourth ventricle on heart rate variability: A randomized controlled pilot study. Journal of the American Osteopathic Association, 117(3), 160–167.
Marsland, B. J., & Gollwitzer, E. S. (2014). Airway immunology: A deeper understanding of the microbiota and allergic inflammation. Journal of Allergy and Clinical Immunology, 133(4), 957–964.
Noll, D. R., et al. (2005). Effect of osteopathic manipulative treatment on the hospital length of stay and the rate of remission in geriatric patients with pneumonia: A randomized trial. Journal of the American Osteopathic Association, 105(7), 350–362.
Noll, D. R., et al. (2010). Multicenter Osteopathic Pneumonia Study in the Elderly (MOPSE): Randomized controlled trial in older adults. Journal of the American Osteopathic Association.
Sieck, G. C., & Fournier, M. (1989). Developmental aspects of the diaphragm. Developmental Medicine & Child Neurology, 31(6), 793–801.
Tscherning, T., & Pabst, R. (2000). The submucosal accumulation of lymphoid tissue in the human lung (BALT) is a dynamic structure of different ages and functional states. Immunology Letters, 71(1), 1–5.
Walkowski, S., et al. (2014). Osteopathic manipulative treatment of the lymphatic system: A systematic review of the literature. Journal of the American Osteopathic Association, 114(4), 282–291.
Yao, S., & Collins, M. K. (2015). Osteopathic manipulative treatment as a useful adjunctive tool for pneumonia. Frontiers in Public Health, 3, 158. https://doi.org/10.3389/fpubh.2015.00158